Stredný a vrcholový manažment nemocníc na Slovensku je reprezentovaný v prevažnej väčšine lekármi. Táto situácia je dobre definovaná a odôvodnená pokiaľ ide o primárov oddelení, ktorí predstavujú stredný manažment. Avšak aj na úrovni riaditeľov nemocníc, kde sa už vyžadujú komplexnejšie manažérske vedomosti a zručnosti, sa nachádzajú väčšinou lekári, výnimočne iné profesie. Implicitne sa predpokladá, že lekár predstavuje optimálneho kandidáta pre túto manažérsku pozíciu, nakoľko detailne pozná prostredie nemocnice a zdravotníckeho systému, ako aj potreby pacienta, a táto znalosť bude mať priaznivý efekt na efektivitu organizácie a kvalitu poskytovaných služieb. Potrebné vedomosti z oblasti manažmentu je možné doplniť školeniami v manažmente.
Táto situácia nie je typická iba pre Slovensko, prevažuje aj v zahraničí. V zahraničí sa mu však venuje značná pozornosť (napr. Simpson 1994, Thorne 1997, Davies 2003, Davies et al. 2003, Harrison a Lim 2003), a to vzhľadom aj na možné zdroje konfliktov vyplývajúce z duálnej roly lekár manažment, na ktoré upozorňujú napr. Kippist a Fitzgerald (2009). Na Slovensku sa tomuto problému zatiaľ nevenovala systematická pozornosť, napriek tomu, že iba zriedkavo je vo funkcii riaditeľa nemocnice iný profesionál ako lekár. V tomto príspevku sú prezentované niektoré zahraničné skúsenosti hodnotiace vplyv lekárov v pozícii manažérov nemocníc na organizáciu.
Duálna/hybridná rola: manažér a lekár
Lekár vo funkcii vrcholového manažmentu nemocnice potrebuje vybalansovať dve roly: rolu lekára, ktorá je zameraná na riešenie potrieb individuálneho pacienta predovšetkým z hľadiska diagnostiky, terapie, prognózy a prevencie, a rolu vrcholového manažéra, ktorá je zameraná na celý systém organizácie, zabezpečenie jej hladkého chodu, manažment zdrojov, procesov, strategický manažment, manažment zmien a manažment kvality.
Proporcia času, ktorý venuje lekár v pozícii manažéra jednotlivým rolám, závisí predovšetkým od jeho pozície v hierarchii manažmentu (Obr. 1). Kým na nižšej úrovni manažmentu prevažnú časť jeho pracovného času tvorí jeho práca s pacientom, vo vrcholovej pozícii výrazne prevládajú manažérske úlohy.
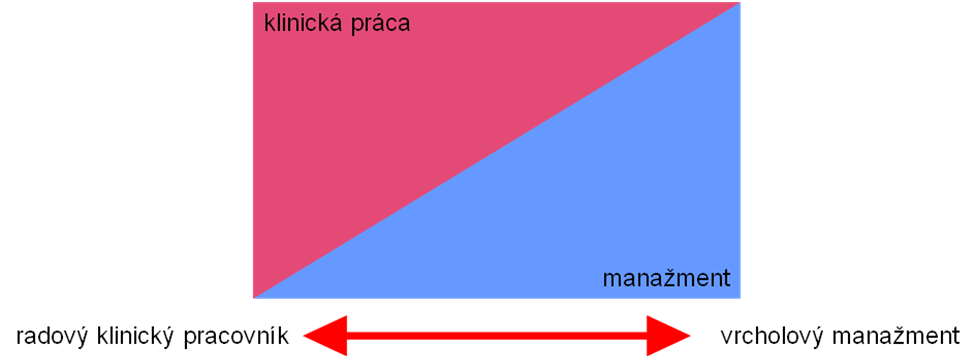
Obrázok 1: Podiel času, ktorý venuje lekár v manažérskej pozícii jednotlivým rolám: klinickej práci a manažmentu, v závislosti od jeho pozícei v hierarchii organizácie. (Podľa Boulton 2002).
Príprava lekárov na manažérske pozície má však svoje rezervy. Podiel manažmentu, ako aj iných odborov, kľúčových pre riadenie organizácie, ako sú napr. právo alebo ekonomika, sú v pregraduálnom štúdiu medicíny zastúpené minimálne. Avšak aj v postgraduálnom vzdelávaní a v celoživotnom vzdelávaní je manažment zastúpený v pomerne malej miere. Kurzy manažmentu sú súčasťou postgraduálneho vzdelávania a tieto sa vyžadujú na manažerské pozície stredného a vrcholového manažmentu zdravotníckych zariadení.
Ako však upozorňujú Harding a Ford (Harding a Ford 2001), krátkodobé kurzy bez hlbších vedomostí z oblasti manažmentu môžu paradoxne fixovať predchádzajúce nevhodné návyky, prípadne niektoré kurzy sú vhodnejšie pre organizácie, ktoré sú zamerané na zisk. Navyše, duálna rola lekára vo vyššej manažérskej pozícii môže byť zdrojom profesionálneho konfliktu ako aj konfliktu s okolím v horizontálnom i vertikálnom smere.
Profesionálny konflikt
Profesionálny konflikt vo všeobecnosti vzniká v situácii, keď dochádza k nesúladu medzi profesionálnymi hodnotami a úlohami organizácie. Výsledkom býva nízka spokojnosť pracovníkov, demotivácia, zníženi výkonu a jeho kvality, ako aj zvýšená fluktuácia pracovníkov (Hoff 1999).
Hybridný klinický manažér je pôvodne expert pre klinickú prácu, a jeho rola je do určitej miery paradoxná. Profesionál pôvodne sústredený na prácu s individuálnym pacientom sa dostáva do inej situácie. V manažérskej pozícii by sa jeho činnosť mala sústreďovať na manažment zmeny, rozhodovanie a riešenie problémov, rozvoj ľudských zdrojov a plnenie cieľov organizácie. Ukazuje sa však, že hybridní manažéri venujú relatívne málo času práce s údajmi, manažmentu kvality a procesov, strategickému plánovaniu a vzťahu organizácie s okolím. Zdá sa, že hybridný klinický manažér v zdravotníckej organizácii nemusí byť vždy tým optimálnym riešením (Braithwaite 2004).
Na druhej strane treba zdôrazniť, že hybridný klinický manažér a zdravotnícka organizácia zdieľajú zásadné primárne spoločné hodnoty. Sú nimi zameranie na pacienta a zabezpečovanie čo najlepšej starostlivosti. Ukazuje sa však, vykonávanie dvojitej roly (lekár a manažér) môže byť problematická nielen pre samotného hybridného klinického manažéra, ale má vplyv aj na výkon organizácie.
Rola hybridného klinického manažéra v zložitom zdravotníckom prostredí je komplikovaná a vyžaduje pri rozhodovaní zohľadňovanie ako manažérskych, tak aj medicínskych problémov. Nakoľko sú lekári primárne špecificky pripravení na riešenie medicínskych problémov, považujú väčšinou svoje manažérske povinnosti za záťaž, ktorá ich vlastne odpútava od ich „skutočnej“ práce (Iedema et al. 2003, Fitzgerald a Dufour 1998), a napriek tomu, že pôsobia vo vrcholovom manažmente, identifikujú sa profesionálne primárne ako lekári. Preferencia pre klinickú zložku svojej práce, môže viesť k odsúvaniu riešení, zanedbávaniu plnenia manažérskych úloh, k „vákuu“ v manažmente.
V prípade preferencie manažérskej práce, dochádza u pôvodne klinických expertov k frustrácii zo zanedbávania klinickej práce, vedúcej k zníženej spokojnosti v zamestnaní, demotivácii, zníženiu výkonu, syndrómu vyhorenia a fluktuácii. Tieto faktory majú výrazný psychologický dosah s potenciálnym zdravotným rizikom (Selko et al. 2007). Navyše, súčasný trend, a to nielen na Slovensku, je zameraný na redukciu nákladov a zvyšovanie efektívnosti zdravotníckych zariadení, takže malá pripravenosť a limitované vedomosti hybridných klinických manažérov z oblasti finančného manažmentu a strategického plánovania zvyšujú ich pocit frustrácie a majú vplyv na výkon organizácie a kvalitu poskytovaných služieb.
Rolu hybridného klinického manažéra vníma paradoxne aj jeho okolie, pričom môže dochádza ku konfliktom v horizontálnom ako aj vo vertikálnom smere, ktoré vyplývajú z komplikovaných očakávaní.
Kolegovia na horizontálnej úrovni na jednej strane očakávajú, že hybridný klinický manažér bude naďalej vykonávať svoj podiel klinickej práce. Nakoľko toto očakávanie nie je reálne, negatívne vnímajú svoju zvýšenú klinickú záťaž ako „suplovanie“ za svojho nadriadeného. Na druhej strane očakávajú, že bude riešiť všetky ich problémy z hľadiska manažmentu, čo je pri zohľadnení možností organizácie z hľadiska ľudských, technologických a finančných zdrojov, ako aj z hľadiska väzieb na okolie veľmi komplikované. Berúc do úvahy limitované finančné zdroje a kontinuálne legislatívne zmeny tieto očakávania sú často ťažko splniteľné.
Vertikálne je hybridný klinický manažér vystavený očakávaniam predovšetkým z vyšších úrovní riadenia a zainteresovaných strán, a znovu paradoxne sa očakáva zabezpečenie vysokej kvality a výkonu organizácie na jednej strane, s udržaním a rozvojom vysokej profesionálnej medicínskej úrovne v prípade konkrétneho hybridného manažéra.
Práce, ktoré sú zamerané na roly hybridných klinických manažérov, identifikovali niekoľko bariér, ktoré bránia možnému vybalansovaniu duálnej roly. (Kippist a Fitzgerald 2009). Sú to predovšetkým časové nároky, ktoré vyžadujú klinické a manažérske povinnosti. Hybridní klinickí manažéri primárne vidia svoju kariéru v rozvoji klinickej profesie, a majú malý záujem sústrediť sa preferenčne na manažérsku prácu. Objektívnou príčinou býva často formálna nevyjasnenosť pracovnej pozície hybridných manažérov, ktorá sa prejavuje napr. v absencii jednoznančne definovaných úloh v pracovnej náplni pre duálne manažérskej pozície.
Publikované skúsenosti zo zahraničia ukazujú, že hybridný klinický manažér nemusí byť pre zdravotnícke zariadenie vždy tým optimálnym manažérom. Avšak, iný problém môže predstavovať aj model s profesionálmi s manažérskym vzdelaním (executive MBA for healthcare) vo vrcholovom manažmente nemocnice. Tento trend je v zahraničí, predovšetkým v USA a vo Veľkej Británii, výrazný a súvisí s hľadaním optimálneho modelu financovania zdravotníckej starostlivosti a snahou zlepšiť jej efektivitu.
Aj tento model však obsahuje v sebe možné zdroje napätia. Podľa Edwardsa a spol. (2003), jedným zo zdrojom napätia medzi lekármi a manažérmi je ich rozdielne vzdelanie, rozdielne kultúry a rozdielny spôsob, akým sa dívajú na svet. Skúsenosti zo zahraničia ukazujú, že riešením je poznanie a pomenovanie základného paradoxu: určenie spoločných hodnôt a potreba rozpoznať, že lekári a manažéri myslia a mali by myslieť rozdielne.
Ak by sa zrazu manažéri začali zaoberať predovšetkým potrebami individuálneho pacienta, bez ohľadu na následky na ostatných a na rozpočet, potom systém zdravotníctva skolabuje. Ak sa lekári rozhodnú, že ich principiálny problém je zabezpečenie hladkého chodu systému a zabezpečovanie zdravotníckej politiky, bez ohľadu na individuálneho pacienta, ktorého majú práve pred sebou, tak kvalita starostlivosti a vzťah k pacientovi skolabuje. Definovať a rozpoznať tento paradox je vhodným počiatočným bodom na riešenie tohto problému.
Je mnoho dôvodov, prečo treba o tomto probléme hovoriť: rozčarovanie, demoralizácia, strata dôvery, nedostatok spolupráce a komunikácie určite nie sú nástrojmi na zabezpečenie vysokej kvality zdravotníckej starostlivosti. Avšak na druhej strane, skutočnosť, že lekári a manažéri majú rôzne kultúry, vytvára priestor nielen pre konflikty, ale aj pre vzájomné obohatenie (Smith 2003).
Veľmi dôležitým faktom je skutočnosť, že medzi týmito kultúrami nie sú len rozdiely, ale majú mnoho spoločného. V oboch profesiách pracujú ľudia, ktorí sú zapálení a ochotní pracovať s vysokým nasadením, často až na hranicu zanedbávania vlastného zdravia alebo rodiny. V oboch prípadoch vzdelávanie je dlhé, náročné a nikdy sa nekončí. Napriek tomu čo sa traduje, v manažmente sa zohľadňuje rozmer etiky, etika sa na fakultách manažmentu vyučuje tak dlho ako na fakultách lekárskych. Manažéri aj lekári sú ľudia činu. Tak isto sú zvyknutí prevziať na seba riziko za rozhodnutia. V oboch profesiách sú špecialisti: manažéri sa môžu špecializovať vo financiách, marketingu alebo ľudských zdrojoch, práve tak ako sa lekári môžu špecializovať v neurológii alebo pediatrii. Aby boli úspešní vo svojej profesii, obe profesie potrebujú zručnosti v komunikácii, hoci obe profesie majú nízku reputáciu ako komunikátori. Obe profesie excesívne používajú odborný žargón. Lekári aj manažéri sú často nositeľmi zlých správ, a usmerňujú ľudí k zmene – avšak mnohí v oboch profesiách majú slabé interpersonálne zručnosti. A nakoniec, obe profesie dozrievajú vekom.
Jednou z výhod medicíny je, že lekári aj vo vyšších pozíciách pracujú priamo s pacientom (so zákazníkom). Manažéri vo vyšších pozíciách, ktorí vedú veľké organizácie, sa zmeriavajú – čo sa aj od nich žiada - viac na stratégiu, avšak tým sa vzďaľujú od zákazníka. Určitý čas strávený so zákazníkom je neoceniteľný a mnoho manažérov vo vyšších pozíciách ho vkladá do svojich programov. Avšak táto rozdielna orientácia je zásadná a dôležitá - lekári sa sústreďujú na ich jednotlivých pacientov, manažéri sa sústreďujú na organizáciu. Každá nemocnica, aj spoločné primárne praxe, budú potrebovať oba prístupy k mysleniu, ak chcú byť úspešné.
Na druhej strane, lekári sa potrebujú naučiť myslieť strategicky, pracovať v tímoch a veľkých organizačných komplexoch. Ani lekári, ani organizácie, v ktorých pracujú, sa nevyznačujú dobrým plánovaním do budúcnosti. Lekári majú tendenciu reagovať spätne na už vzniknuté situácie. Lekári málo zvládajú vodcovstvo, často vytvárajú organizácie, ktoré nemožno efektívne riadiť a potom na ich vedenie zvolia lídra na základe kompromisu (Smith 1993). Lídri však musia definovať smer a cestu organizácie, a potom motivovať ľudí tak, aby ich chceli nasledovať.
Manažéri sú lepšie oboznámení s problematikou kvality ako lekári. Vedia tiež, že komplexné rozhodnutia sa najlepšie robia v efektívnych tímoch, t .z. v tímoch, v ktorých ľudia chápu a využívajú rozdielnosť názorov a postojov a pracujú s pozitívnym využívaním konfliktov. Veľa lekárov však inklinuje k dominancii v tímoch. Manažéri sú vo všeobecnosti lepšie pripravení na konflikty a rokovania, vedia, že najlepšou stratégiou pre rokovanie je výsledok „výhra – výhra“ a nie „výhra – prehra“. Manažéri majú väčšie vedomosti z ekonomiky a financií ako lekári. Ekonomika je principiálne spätá s distribúciou limitovaných finančných zdrojov – čo je problém, ktorému sme vystavení v zdravotníctve každodenne. Žiadne, alebo limitované vedomosti, najmä z mikroekonomiky, sú teda pre lekárov veľkou nevýhodou.
Problematike vzťahu lekár - manažér sa v zahraničí venuje značná pozornosť, intenzívne sa študuje a hľadajú a diskutujú sa riešenia (Nash et al. 2003). Napriek rozdielom v zdravotníckych systémov v rôznych krajinách, v odporúčaniach sa dosahuje pomerne značná zhoda.
Predovšetkým sa zdôrazňuje potreba interdisciplinárneho vzdelávania ako pre manažérov, tak aj pre lekárov, a to v čo najskoršom štádiu ich profesionálneho vzdelávania. Vyzdvihuje sa súčasne potreba manažérskeho výskumu, ktorý by analyzoval a hodnotil jednak manažment a procesy zdravotníckej starostlivosti, ako aj klinický výkon zdravotníckych zariadení. Takisto sa odporúča, aby hodnotiace správy zdravotníckych zariadení obsahovali obe zložky: medicínsku/klinickú a manažérsku Nash 2003, Carpenter et al. 1998). Závažnou úlohou je redukovať medzery medzi klinickou kultúrou a riadením organizácie/manažérskou kultúrou (Malcolm et al. 2003).
Na Slovensku sú stále rezervy v manažérskom vzdelávaní a tréningu pre manažérov zdravotníckych zariadení. O príprave špecializovaných manažérov pre zdravotníctvo (program exekutívnych MBA pre zdravotníctvo) sa zatiaľ neuvažuje, ani takáto špecializácia nie je na Slovensku v ponuke vzdelávania na vysokej škole alebo univerzite, hoci príprava špecializovaných manažérov pre zdravotníctvo bola jedným z odporúčaní projektu Svetovej banky (Boulton 2002). Výnimku tvoril projekt PHARE, v rámci ktorého 18 slovenských zdravotníckych manažérov získalo vzdelanie v oblasti manažmentu zdravotníckych a sociálnych služieb na Business School Univesity of Leeds, Veľká Británia (Harding a Ford 2001). Navyše, výskum zameraný na manažment zdravotníckych zariadení, predovšetkým v kontexte kontinuálnych reformných zásahov do zdravotníckeho systému na Slovensku, absentuje.
Autor: Ljuba Bachárová
Literatúra
1. Simpson J: Doctors and management – why bother? BMJ 1994; 309: 1505 - 1508,
2. Thorne ML: Being a clinical director: first among equals or just a go-between? Health Serv Manage Res 1997; 10: 205 - 215.
3. Davies HTO: Trends in doctor – manager relationship. BMJ 326, 2003, 646 – 649.
4. Davies HTO, Hodges C-L, Rundall RG: Views of doctors and managers on the doctor-manager relationship in the NHS. BMJ 2003; 326: 626 - 628.
5. Harrison S, Lim J: The frontier of control: doctors and managers in the NHS 1966 to 1997. Clin Gov Int J 2003; 1: 13 - 18.
6. Kippist L, Fitzgerald A: Organizational conflict and hybrid clinician managers: the effect of dual roles in Australian health care organizations. J Health Organization and Management 2009; 23: 642 - 655.
7. Boulton G: Development of a conception of the system of management training and education of outpatient and inpatient providers in the Slovak Republic. Health Sector Modernization Project TF 026121, Ministry of Health of the Slovak Republic, 2002.
8. Harding N, Ford J: Management and medicine: Marriage made in heaven or time for divorce? Bratisl Lek Listy 2001; 102: 28 -2 9
9. Hoff TJ: The social organization of physician managers in changing HMO. Work and Occupation 1999; 26: 324 - 351.
10. Braithwaite J: An empirically-based model for clinician-manager’s behavioural routine. Journal of Health Organization and Management 2004; 18: 240 -2 61.
11. Iedema R, Degeling P, Braithwaite J, White L: It’s an interesting conversation I’m hearing : The doctor as manager. Organization studies 2003; 25: 15 - 33.
12. Fitzgerald L, Dufour Y: Clinical management as boundary management a comparativeanalysis of Canadian and UK health-care institutions. Journal of Management in Medicine. 1998; 12: 199.
13. Selko D, Bacharova L, Rusnakova V, Katina S, Liska B: Hostility in coronary artery disease patients and health care workers in Slovakia. J Health Organization and Management 2007; 21: 79 - 91.
14. Edwards N, Marshal M, McLellan A, Abbasi K: Doctors and managers: a problem without solution? BMJ 326, 2003, 609 – 610.
15. Smith R: What doctors and managers can learn from each other. A lot. BMJ 2003, 326, 610 – 611.
16. Smith R: Doctors and leadership: oil and water? In: Transactions and report of the Liverpool Medical Institution 1992-3. Liverpool: Liverpool Medical Institution Library, 1993.
17. Nash DB, Malcolm L, Wright L, Barnett P, Hendry C, Crosson FJ, Atun RA, Thomas H: Improving the doctor-manager relationship. BMJ 2003; 326: 652.
18. Carpenter C, Proenca E, Nash DB: Clinical decision making: What every nonclinician should know but was never taught. J Healt Adm Ed 1999; 16: 357 - 375.
19. Nash DB: Doctors and managers: mind the gap. BMJ 2003; 326: 652 - 653.
20. Malcolm L, Wright L, Barnett P, Hendry C: Building a successful partnership between management and clinical leadership: experience from New Zealand. BMJ 2003; 326: 653 - 654.
Príspevok bol prezentovaný na 5. ročníku konferencie pod názvom ,,Psychológia zdravia 2010“, ktorá sa konala dňa 19.mája 2010 v Bratislave. Konferenciu organizovala sekcia psychológie zdravia SPS pri SAV v spolupráci so sekciou zdravia Ministerstva zdravotníctva SR. Na príprave podujatia sa ďalej podieľali: Národný ústav srdcových a cievnych chorôb v Bratislave, VŠZaSP sv. Alžbety v Bratislave, Kancelária WHO na Slovensku, KISH Košice, Katedra psychológie FF KU v Ružomberku a Katedra psychológie FF TU v Trnave.
Zborník príspevkov z 5. konferencie psychológie zdravia, Bratislava, 2010 bol vydaný iba v elektronickej forme
Dostupnosť: http://www.prohuman.sk/psychologia/zbornik-prispevkov-z-konferencie-psyc...













